Page 44 - 2022-31-中国全科医学
P. 44
http://www.chinagp.net E-mail:zgqkyx@chinagp.net.cn ·3881·
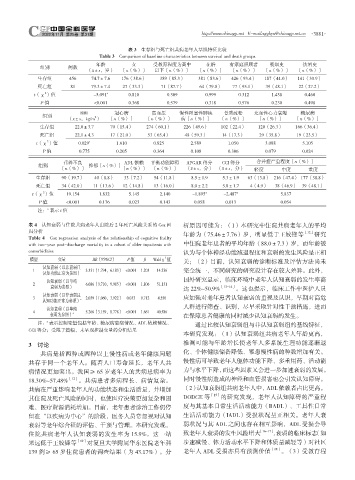
表 3 生存组与死亡组共病老年人基线特征比较
Table 3 Comparison of baseline characteristics between survival and death groups
年龄 女 受教育程度为高中 在婚 有家庭照顾者 吸烟史 饮酒史
组别 例数
( ±s,岁) 〔n(%)〕 以下〔n(%)〕 〔n(%)〕 〔n(%)〕 〔n(%)〕 〔n(%)〕
生存组 456 74.7±7.6 176(38.6) 389(85.3) 381(83.6) 426(93.4) 187(41.0) 141(30.9)
死亡组 81 79.3±7.4 27(33.3) 71(87.7) 64(79.0) 77(95.1) 39(48.1) 22(27.2)
2
t(χ )值 -5.091 a 0.810 0.309 0.999 0.312 1.438 0.460
P 值 <0.001 0.368 0.579 0.318 0.576 0.230 0.498
BMI 冠心病 高血压 慢性阻塞性肺疾 骨质疏松 充血性心力衰竭 糖尿病
组别 2
( ±s,kg/m ) 〔n(%)〕 〔n(%)〕 病〔n(%)〕 〔n(%)〕 〔n(%)〕 〔n(%)〕
生存组 22.0±3.7 70(15.4) 274(60.1) 226(49.6) 102(22.4) 120(26.3) 166(36.4)
死亡组 22.1±4.3 17(21.0) 53(65.4) 48(59.3) 14(17.3) 29(35.8) 19(23.5)
2
t(χ )值 0.029 a 1.610 0.825 2.589 1.050 3.088 5.105
P 值 0.775 0.205 0.364 0.108 0.306 0.079 0.024
营养不良 ADL 依赖 平衡功能障碍 APGAR 得分 CCI 得分 合并症严重程度〔n(%)〕
组别 抑郁〔n(%)〕
〔n(%)〕 〔n(%)〕 〔n(%)〕 ( ±s,分) ( ±s,分) 轻度 中度 重度
生存组 90(19.7) 40(8.8) 33(7.2) 54(11.8) 8.5±1.9 5.3±1.9 63(13.8) 216(47.4) 177(38.8)
死亡组 34(42.0) 11(13.6) 12(14.8) 13(16.0) 8.0±2.2 5.8±1.7 4(4.9) 38(46.9) 39(48.1)
2
t(χ )值 19.154 1.832 5.145 2.140 -1.895 a -2.487 a 5.837
P 值 <0.001 0.176 0.023 0.143 0.058 0.013 0.054
a
注: 表示 t 值
表 4 认知衰弱与住院共病老年人出院后 2 年死亡风险关系的 Cox 回 析原因可能为:(1)本研究中住院共病老年人的平均
归分析 年龄为(75.46±7.76)岁,明显低于王姣锋等 [12] 研究
Table 4 Cox regression analysis of the relationship of cognitive frailty
with two-year post-discharge mortality in a cohort of older inpatients with 中住院老年患者的平均年龄(88.0±7.3)岁,而年龄被
comorbidities 认为与个体神经功能减退程度和衰弱的发生风险呈正相
2
模型 变量 HR(95%CI) P 值 β Waldχ 值
关;(2)目前,认知衰弱的诊断标准及评估方法尚未
认知衰弱(以非衰弱且
1 3.331(1.794,6.183) <0.001 1.203 14.536 完全统一,不同研究的研究设计存在较大差异。此外,
认知功能正常为参照)
认知衰弱(以单纯 国外研究显示,临床环境中老年人认知衰弱的发生率高
2 6.086(3.710,9.985) <0.001 1.806 51.131
衰弱为参照) 达 22%~50.9% [13-14] 。这也提示,临床工作中医护人员
认知衰弱(以非衰弱且
3 a 2.039(1.060,3.922) 0.033 0.712 4.556 应加强对老年患者认知衰弱的重视及认识,早期对高危
认知功能正常为参照)
人群进行筛查、识别,尽早采取针对性干预措施,进而
认知衰弱(以单纯
4 a 5.266(3.159,8.778) <0.001 1.661 40.586
衰弱为参照) 在保障患者健康的同时减少认知衰弱的发生。
a
注: 表示控制变量包括年龄、糖尿病患病情况、ADL 依赖情况、 通过比较认知衰弱组与非认知衰弱组的基线特征,
CCI 得分;受限于篇幅,未呈现控制变量的分析结果
本研究发现:(1)认知衰弱组共病老年人年龄更高,
3 讨论 推测可能与年龄增长使老年人多系统生理功能逐渐退
共病是指两种或两种以上慢性病或老年健康问题 化、个体健康储备降低、罹患慢性病的种数增加有关。
共存于同一个老年人。随着人口寿命延长,老年人共 慢性病可导致老年人躯体功能下降、多重用药、活动能
病情况更加突出。我国≥ 65 岁老年人的共病患病率为 力与水平下降,而这些因素又会进一步加速衰弱的发展。
18.30%~57.48% [12] 。共病患者多病程长、病情复杂。 同时慢性病造成的神经和血管损害也会引发认知障碍。
共病在严重影响老年人的功能状态和生活质量,并增加 (2)认知衰弱组共病老年人中,ADL 依赖者占比更高。
其住院及死亡风险的同时,也使医疗决策更加复杂和困 DODGE 等 [15] 的研究发现,老年人认知障碍的严重程
难,医疗资源消耗增加。目前,老年患者诊治工作仍停 度与其基本日常生活活动能力(BADL)、工具性日常
留在“以疾病为中心”的阶段,医务人员常忽视对认知 生活活动能力(IADL)受损状况呈正相关。老年人衰
衰弱等老年综合征的评估、干预与管理。本研究发现, 弱状况与其 ADL 之间也存在相互影响,ADL 受损会导
住院共病老年人认知衰弱的发生率为 15.9%,这一结 致老年人衰弱的发生风险增大 [16-17] ,衰弱的临床标志(如
果远低于王姣锋等 [12] 对复旦大学附属华东医院老年科 步速减慢、体力活动水平下降和体质量减轻等)对社区
139 例≥ 65 岁住院患者的调查结果(为 43.17%)。分 老年人 ADL 受损亦具有预测价值 [18] 。(3)受教育程