Page 109 - 中国全科医学2022-17
P. 109
·2154· http://www.chinagp.net E-mail:zgqkyx@chinagp.net.cn
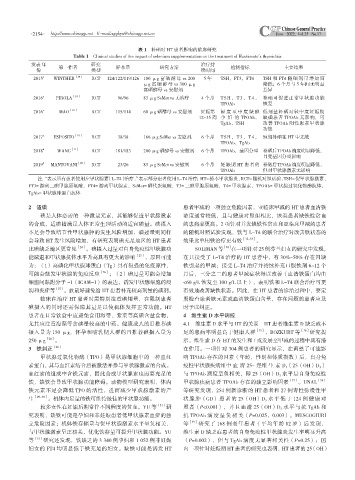
表 1 补硒对 HT 患者影响的临床研究
Table 1 Clinical studies of the impact of selenium supplementation on the treatment of Hashimoto's thyroiditis
发表 年 第一作者 研究 样本量 研究方案 治疗持 检测指标 主要结果
份 类型 续时间
2015 a WINTHER [19] RCT 124/122/119/126 100 µg 富硒酵母 vs 200 5年 TSH,FT3,FT4 TSH 和 FT4 随硒剂量增加而
µg 富硒酵母 vs 300 µg 降低;6 个月与 5 年间无明显
富硒酵母 vs 安慰剂 差异
2016 a PIROLA [10] RCT 96/96 83 µg SeMet vs 无治疗 4 个月 TSH,T3,T4, 补硒可促进正常甲状腺功能
TPOAb 恢复
2016 a MAO [18] RCT 115/114 60 µg 硒酵母 vs 安慰剂 妊娠第 轻 度 至中 度 缺 碘 低剂量补硒对轻中度妊娠期
12~35 周 孕 妇 的 TPOAb, 缺碘患者 TPOAb 无影响,可
TgAb,TSH 改善 TPOAb 阳性患者甲状腺
功能
2017 a ESPOSITO [16] RCT 38/38 166 µg SeMet vs 安慰剂 6 个月 TSH,T3,T4, 短期补硒在 HT 中无效
TPOAb,TgAb
2018 b WANG [11] RCT 181/183 200 µg 硒酵母 vs 安慰剂 6 个月 TPOAb,基因分型 补硒后TPOAb滴度明显降低,
且受基因分型影响
2019 b MANTOVANI [20] RCT 23/26 83 µg SeMet vs 安慰剂 6 个月 妊娠期 HT 患者的 补硒后TPOAb滴度明显降低,
TPOAb 但对甲状腺激素无影响
b
a
注: 表示所有患者使用左甲状腺素(L-T4)治疗,表示部分患者使用L-T4治疗;HT=桥本甲状腺炎,RCT=随机对照试验,TSH=促甲状腺激素,
FT3= 游离三碘甲腺原氨酸,FT4= 游离甲状腺素,SeMet= 硒代蛋氨酸,T3= 三碘甲腺原氨酸,T4= 甲状腺素,TPOAb= 甲状腺过氧化物酶抗体,
TgAb= 甲状腺球蛋白抗体
2 适碘 患者甲减的一项独立危险因素,亚临床甲减的 HT 患者血清铁
碘是人体必需的一种微量元素,其能够促进甲状腺激素 浓度通常较低,且与健康对照组相比,该类患者缺铁性贫血
的合成,适碘指满足人体正常生理活动的适宜碘量。碘摄入 的患病率更高。2 项针对并发缺铁性贫血和亚临床甲减的患者
不足会导致结节性甲状腺肿的发生风险增加,碘过量则同样 的随机对照试验发现,铁与 L-T4 的联合治疗对改善铁状态的
会导致 HT 发生风险增加,有研究表明碘充足地区的 HT 患者 效果比单用铁治疗更有效 [32-33] 。
比碘缺乏地区更常见 [24] 。碘摄入过量对自身免疫性甲状腺功 SOLIMAN 等 [34] 在一项针对 25 例芬兰妇女的研究中发现,
能减退和甲状腺抗体水平升高具有更大的影响 [25] ,原因可能 在只接受了 L-T4 治疗的 HT 患者中,有 30%~50% 存在因缺
为:(1)高碘化甲状腺球蛋白(Tg)具有很强的免疫原性, 铁引起的甲减;接受 L-T4 治疗并持续补充口服铁剂 6~12 个
可能会触发甲状腺的免疫反应 [26] ;(2)碘过量可能会增加 月后,三分之二的患者甲减症状得以改善(血清铁蛋白均由
细胞间黏附分子 -1(ICAM-1)的表达,诱发甲状腺细胞的浸 <60 g/L 恢复至 100 g/L 以上),表明铁和 L-T4 联合治疗可更
润和炎症等 [27] 。故最好避免给 HT 患者补充较高剂量的碘剂。 有效地改善缺铁状态。因此,在 HT 患者的诊治过程中,要定
临床在治疗 HT 患者时需特别注意碘用量,在限制患者 期检查患者铁元素或血清铁蛋白含量,存在问题的患者应及
碘摄入的同时还需保障其量足以使机体发挥正常功能。HT 时予以纠正。
患者在日常饮食中应避免食用海带、紫菜等高碘含量食物, 4 维生素 D 水平调控
尤其应注意海藻等含碘量较高的中药。健康成人的日推荐碘 4.1 维生素 D 水平与 HT 的关系 HT 患者维生素 D 缺乏或不
摄入量为 150 µg,怀孕和哺乳期人群的日推荐碘摄入量为 足的患病率明显高于健康人群 [35] ,BOZKURT 等 [36] 研究提
250 µg [26] 。 示,维生素 D 在 HT 的发生和 / 或发展至甲减的过程中具有潜
3 铁纠正 [28] 在作用。一项针对 304 例患者的研究显示,在调整了可能影
甲状腺过氧化物酶(TPO)是甲状腺细胞中的一种血红 响 TPOAb 存在的因素(年龄,性别和体质指数)后,自身免
素蛋白,其与血红素结合后被激活并参与甲状腺激素的合成。 疫性甲状腺疾病组中 血 清 25- 羟维 生 素 D 3 〔25(OH)D 3 〕
血红素的组成中含铁元素,因此合成甲状腺素也需要充足的 与 TPOAb 滴度呈负相关,即 25(OH)D 3 水平是自身免疫性
铁,缺铁会导致甲状腺功能障碍。动物模型研究表明,体内 甲状腺疾病患者 TPOAb 存在的独立影响因素 [37] 。UNAL [38]
铁元素不足会降低 TPO 的活性,进而减少甲状腺激素的产 等研究发现,254 例新诊断的 HT 患者和 27 例毒性弥漫性甲
生 [29-30] 。机体内足量的铁可维持最佳的甲状腺功能。 状腺肿(GD)患者的 25(OH)D 3 水平低于 124 例健康对
较多女性在妊娠后期常伴不同程度的贫血。YU 等 [31] 研 照者(P<0.001),并且血清 25(OH)D 3 水平与抗 TgAb 和
究表明,缺铁可能是孕妇和非妊娠患者低甲状腺素血症的独 抗 TPOAb 滴 度 呈 负 相 关(P=0.025,0.003)。MUSCOGIURI
立危险因素;机体铁存储量与促甲状腺激素水平呈负相关, 等 [39] 研究了 168 例老年患者(平均年龄 82 岁)后发现,
与甲状腺激素呈正相关,优化铁存量可提升甲状腺功能。YU 维生素 D 缺乏症患者的自身免疫性甲状腺炎发生率明显升高
等 [31] 研究还发现,铁缺乏的 3 340 例孕妇和 1 052 例非妊娠 (P=0.002),但与 TgAb 滴度无显著相关性(P=0.25);国
妇女的 FT4 均明显低于铁充足的妇女。缺铁可能是诱发 HT 内一项针对妊娠期 HT 患者的研究也表明,HT 患者的 25(OH)