中国全科医学 ›› 2023, Vol. 26 ›› Issue (02): 233-240.DOI: 10.12114/j.issn.1007-9572.2022.0579
所属专题: 心血管最新文章合集; 老年问题最新文章合集
高燕, 梁堃, 栾明亚, 张舰心, 徐宁, 刘娜娜, 张晓苹, 尚葛础, 刘科卫*( )
)
收稿日期:2022-08-08
修回日期:2022-08-26
出版日期:2023-01-15
发布日期:2022-08-31
通讯作者:
刘科卫
基金资助:
GAO Yan, LIANG Kun, LUAN Mingya, ZHANG Jianxin, XU Ning, LIU Nana, ZHANG Xiaoping, SHANG Gechu, LIU Kewei*( )
)
Received:2022-08-08
Revised:2022-08-26
Published:2023-01-15
Online:2022-08-31
Contact:
LIU Kewei
About author:摘要: 背景 托伐普坦在老年慢性心力衰竭(CHF)患者中应用广泛,但不同剂量的托伐普坦对老年CHF患者预后的影响尚不明确。 目的 探讨7.5 mg/d和15.0 mg/d两种常用剂量的托伐普坦对高龄老年CHF患者预后的影响。 方法 回顾性分析2016年2月至2022年2月于中国人民解放军联勤保障部队第九六〇医院保健病房采用托伐普坦药物治疗CHF的高龄(年龄≥80岁)老年患者的临床资料,按照托伐普坦应用剂量分为7.5 mg/d组和15.0 mg/d组。以全因死亡、心血管死亡出现或至随访结束为随访终点。绘制Kaplan-Meier生存曲线,分析两组患者全因死亡与心血管死亡的差异。采用Cox比例风险回归模型分析两种剂量托伐普坦对老年CHF患者全因死亡和心血管死亡的影响。 结果 共纳入高龄老年CHF患者212例,随访374.5(155.5,940.5)d,随访期间共124例(58.5%)患者发生全因死亡,54例(25.5%)患者发生心血管死亡。Kaplan-Meier生存曲线比较显示,托伐普坦15.0 mg/d组全因死亡率和心血管死亡率均高于托伐普坦7.5 mg/d组(P=0.004 3,P=0.001 2)。多因素Cox比例风险回归模型分析显示,在校正了年龄、纽约心脏协会(NYHA)心功能分级、慢性肾脏病(CKD)、糖尿病、高血压、冠心病、利尿剂、白蛋白(ALB)、血清N末端脑钠肽前体(NT-proBNP)与估算肾小球滤过率(eGFR)后,与7.5 mg/d组相比,15.0 mg/d组患者全因死亡和心血管死亡风险分别增加1.03倍〔HR=2.03,95%CI(1.34,2.99)〕和1.51倍〔HR=2.51,95%CI(1.40,4.50)〕。对eGFR、年龄、ALB、NT-proBNP进行分层分析结果显示,托伐普坦15.0 mg/d组全因死亡和心血管死亡的风险仍增加。 结论 在高龄(年龄≥80岁)老年CHF患者中,托伐普坦15.0 mg/d组比托伐普坦7.5 mg/d组全因死亡和心血管死亡风险增加,推荐使用7.5 mg/d托伐普坦。
| 组别 | 例数 | 年龄(岁) | 性别(男/女) | 体质量(kg) | 冠心病〔n(%)〕 | NYHA心功能分级〔n(%)〕 | 糖尿病〔n(%)〕 | |||
|---|---|---|---|---|---|---|---|---|---|---|
| SCAD | ACS | Ⅱ级 | Ⅲ级 | Ⅳ级 | ||||||
| 托伐普坦7.5 mg/d组 | 112 | 91.0±4.6 | 110/2 | 64.8±8.6 | 107(95.5) | 5(4.5) | 44(39.3) | 47(42.0) | 21(18.8) | 42(37.5) |
| 托伐普坦15.0 mg/d组 | 100 | 91.1±3.4 | 97/3 | 65.0±10.7 | 96(96.0) | 4(4.0) | 44(44.0) | 33(33.0) | 23(23.0) | 41(41.0) |
| 检验统计量值 | 0.013a | — | 0.013a | — | 1.868 | 0.145 | ||||
| P值 | 0.911 | 0.668 | 0.908 | 1.000 | 0.393 | 0.704 | ||||
| 组别 | 高血压〔n(%)〕 | CKD〔n(%)〕 | 硝酸类药物〔n(%)〕 | 抗血小板药物〔n(%)〕 | β受体阻滞剂〔n(%)〕 | RAS抑制剂〔n(%)〕 | 钙通道阻滞剂〔n(%)〕 | 曲美他嗪〔n(%)〕 | ||
| ACEI | ARB | |||||||||
| 托伐普坦7.5 mg/d组 | 85(75.9) | 28(25.0) | 44(39.3) | 70(62.5) | 75(67.0) | 17(15.2) | 26(23.2) | 35(31.2) | 63(56.2) | |
| 托伐普坦15.0 mg/d组 | 77(77.0) | 38(38.0) | 32(32.0) | 63(63.0) | 65(65.0) | 18(18.0) | 24(24.0) | 34(34.0) | 47(47.0) | |
| 检验统计量值 | 0.001 | 3.580 | 0.923 | 0 | 0.024 | 0.380 | 0.078 | 1.459 | ||
| P值 | 0.978 | 0.058 | 0.337 | 1.000 | 0.876 | 0.826 | 0.780 | 0.227 | ||
| 组别 | 口服利尿剂〔n(%)〕 | 呋塞米剂量〔n(%)〕 | 螺内酯剂量〔n(%)〕 | 静脉注射利尿剂〔n(%)〕 | 随访时间〔M(P25,P75),d〕 | |||||
| 呋塞米 | 螺内酯 | 呋塞米+螺内酯 | ≤20 mg/d | >20 mg/d | ≤20 mg/d | >20 mg/d | ||||
| 托伐普坦7.5 mg/d组 | 18(16.1) | 26(23.2) | 43(38.4) | 51(45.5) | 10(8.9) | 59(52.7) | 10(8.9) | 50(44.6) | 383.0(168.5,1 108.0) | |
| 托伐普坦15.0 mg/d组 | 13(13.0) | 25(25.0) | 34(34.0) | 41(41.0) | 6(6.0) | 42(42.0) | 17(17.0) | 53(53.0) | 362.5(142.8,787.8) | |
| 检验统计量值 | 1.373 | 1.451 | 4.058 | 1.161 | 2.864b | |||||
| P值 | 0.712 | 0.484 | 0.131 | 0.281 | 0.091 | |||||
| 组别 | 托伐普坦应用时间〔M(P25,P75),d〕 | 托伐普坦应用时间〔n(%)〕 | 用药前24 h尿量(ml) | LVEF(%) | 左心室后壁厚度(mm) | 左心室舒张末内径(mm) | 左心房内径(mm) | |||
| 7~13 d | 14~29 d | ≥30 d | ||||||||
| 托伐普坦7.5 mg/d组 | 85.0(36.5,275.8) | 10(8.9) | 17(15.2) | 85(75.9) | 1 809.5±652.4 | 56.7±5.2 | 10.1±0.7 | 44.6±4.1 | 38.1±6.6 | |
| 托伐普坦15.0 mg/d组 | 126.0(56.2,361.5) | 10(10.0) | 10(10.0) | 80(80.0) | 1 621.7±555.4 | 55.4±4.3 | 10.0±0.5 | 44.1±4.7 | 37.2±8.0 | |
| 检验统计量值 | 2.006b | 1.291 | 4.948a | 2.845a | 0.130a | 0.606a | 0.596a | |||
| P值 | 0.064 | 0.524 | 0.027 | 0.088 | 0.719 | 0.437 | 0.441 | |||
表1 两组患者基线资料比较
Table 1 Comparison of baseline data between two groups of patients
| 组别 | 例数 | 年龄(岁) | 性别(男/女) | 体质量(kg) | 冠心病〔n(%)〕 | NYHA心功能分级〔n(%)〕 | 糖尿病〔n(%)〕 | |||
|---|---|---|---|---|---|---|---|---|---|---|
| SCAD | ACS | Ⅱ级 | Ⅲ级 | Ⅳ级 | ||||||
| 托伐普坦7.5 mg/d组 | 112 | 91.0±4.6 | 110/2 | 64.8±8.6 | 107(95.5) | 5(4.5) | 44(39.3) | 47(42.0) | 21(18.8) | 42(37.5) |
| 托伐普坦15.0 mg/d组 | 100 | 91.1±3.4 | 97/3 | 65.0±10.7 | 96(96.0) | 4(4.0) | 44(44.0) | 33(33.0) | 23(23.0) | 41(41.0) |
| 检验统计量值 | 0.013a | — | 0.013a | — | 1.868 | 0.145 | ||||
| P值 | 0.911 | 0.668 | 0.908 | 1.000 | 0.393 | 0.704 | ||||
| 组别 | 高血压〔n(%)〕 | CKD〔n(%)〕 | 硝酸类药物〔n(%)〕 | 抗血小板药物〔n(%)〕 | β受体阻滞剂〔n(%)〕 | RAS抑制剂〔n(%)〕 | 钙通道阻滞剂〔n(%)〕 | 曲美他嗪〔n(%)〕 | ||
| ACEI | ARB | |||||||||
| 托伐普坦7.5 mg/d组 | 85(75.9) | 28(25.0) | 44(39.3) | 70(62.5) | 75(67.0) | 17(15.2) | 26(23.2) | 35(31.2) | 63(56.2) | |
| 托伐普坦15.0 mg/d组 | 77(77.0) | 38(38.0) | 32(32.0) | 63(63.0) | 65(65.0) | 18(18.0) | 24(24.0) | 34(34.0) | 47(47.0) | |
| 检验统计量值 | 0.001 | 3.580 | 0.923 | 0 | 0.024 | 0.380 | 0.078 | 1.459 | ||
| P值 | 0.978 | 0.058 | 0.337 | 1.000 | 0.876 | 0.826 | 0.780 | 0.227 | ||
| 组别 | 口服利尿剂〔n(%)〕 | 呋塞米剂量〔n(%)〕 | 螺内酯剂量〔n(%)〕 | 静脉注射利尿剂〔n(%)〕 | 随访时间〔M(P25,P75),d〕 | |||||
| 呋塞米 | 螺内酯 | 呋塞米+螺内酯 | ≤20 mg/d | >20 mg/d | ≤20 mg/d | >20 mg/d | ||||
| 托伐普坦7.5 mg/d组 | 18(16.1) | 26(23.2) | 43(38.4) | 51(45.5) | 10(8.9) | 59(52.7) | 10(8.9) | 50(44.6) | 383.0(168.5,1 108.0) | |
| 托伐普坦15.0 mg/d组 | 13(13.0) | 25(25.0) | 34(34.0) | 41(41.0) | 6(6.0) | 42(42.0) | 17(17.0) | 53(53.0) | 362.5(142.8,787.8) | |
| 检验统计量值 | 1.373 | 1.451 | 4.058 | 1.161 | 2.864b | |||||
| P值 | 0.712 | 0.484 | 0.131 | 0.281 | 0.091 | |||||
| 组别 | 托伐普坦应用时间〔M(P25,P75),d〕 | 托伐普坦应用时间〔n(%)〕 | 用药前24 h尿量(ml) | LVEF(%) | 左心室后壁厚度(mm) | 左心室舒张末内径(mm) | 左心房内径(mm) | |||
| 7~13 d | 14~29 d | ≥30 d | ||||||||
| 托伐普坦7.5 mg/d组 | 85.0(36.5,275.8) | 10(8.9) | 17(15.2) | 85(75.9) | 1 809.5±652.4 | 56.7±5.2 | 10.1±0.7 | 44.6±4.1 | 38.1±6.6 | |
| 托伐普坦15.0 mg/d组 | 126.0(56.2,361.5) | 10(10.0) | 10(10.0) | 80(80.0) | 1 621.7±555.4 | 55.4±4.3 | 10.0±0.5 | 44.1±4.7 | 37.2±8.0 | |
| 检验统计量值 | 2.006b | 1.291 | 4.948a | 2.845a | 0.130a | 0.606a | 0.596a | |||
| P值 | 0.064 | 0.524 | 0.027 | 0.088 | 0.719 | 0.437 | 0.441 | |||
| 组别 | 例数 | BUN(mmol/L) | Cr(μmol/L) | eGFR〔ml·min-1(1.73 m2) -1〕 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 112 | 8.5±5.3 | 8.9±5.2 | 0.784 | 0.441 | 106.6±57.7 | 106.5±50.3 | 1.960 | 0.052 | 35.4±13.5 | 35.6±12.9 | 2.183 | 0.330 |
| 托伐普坦15.0 mg/d组 | 100 | 8.6±5.2 | 10.3±6.4 | 3.320 | 0.001 | 111.0±54.9 | 121.4±61.6 | 4.700 | <0.001 | 34.9±12.1 | 33.8±12.7 | -1.961 | 0.050 |
| t(Z)值 | 0.441 | 0.037 | 0.110 | 1.730 | 0.047 | 0.012 | |||||||
| P值 | 0.597 | 0.848 | 2.582 | 0.190 | 0.828 | 0.914 | |||||||
| 组别 | NT-proBNP〔M(P25,P75),ng/L〕 | cTnI〔M(P25,P75),μg/L〕 | 血钠(mmol/L) | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 1 082.0(396.7,2 832.0) | 890.3(321.6,1 764.0) | -1.759 | 0.081 | 0.01(0.01,0.04) | 0.01(0.01,0.04) | 1.273 | 0.206 | 132.2±5.8 | 137.6±4.3 | 7.947 | <0.001 | |
| 托伐普坦15.0 mg/d组 | 992.8(457.5,3 552.0) | 969.9(310.5,2 529.0) | -2.024 | 0.046 | 0.01(0.01,0.04) | 0.01(0.01,0.05) | 1.083 | <0.001 | 133.2±5.5 | 137.8±5.2 | 8.994 | <0.001 | |
| t(Z)值 | 0.906a | 2.391a | 0.314a | 0.950a | 2.912 | 0.269 | |||||||
| P值 | 0.341 | 0.122 | 0.576 | 0.330 | 0.090 | 0.605 | |||||||
| 组别 | 血钾(mmol/L) | 24 h尿量(ml) | ALT〔M(P25,P75),U/L〕 | ||||||||||
| 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 4.2±0.6 | 4.1±0.5 | -0.190 | 0.846 | 1 809.5±652.4 | 2 082.9±589.1 | 4.093 | <0.001 | 16.0(12.0,29.5) | 14.0(9.5,24.5) | -1.756 | 0.177 | |
| 托伐普坦15.0 mg/d组 | 4.1±0.6 | 4.1±0.5 | 0.390 | 0.715 | 1 621.7±555.4 | 2 034.6±665.8 | 6.852 | <0.001 | 17.0(11.0,25.0) | 14.0(8.0,22.2) | -1.413 | 0.162 | |
| t(Z)值 | 1.055 | 0.518 | 4.948 | 3.863 | 1.295a | 1.42a | |||||||
| P值 | 0.306 | 0.473 | 0.027 | 0.051 | 0.255 | 0.233 | |||||||
| 组别 | AST〔M(P25,P75),U/L〕 | AKP〔M(P25,P75),U/L〕 | γ-GT〔M(P25,P75),U/L〕 | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 16.0(12.0,29.5) | 14.0(9.5,24.5) | -1.417 | 0.251 | 73.0(57.0,91.0) | 72.0(59.0,92.5) | -0.266 | 0.807 | 28.0(22.0,41.0) | 30.0(19.0,47.0) | 0.210 | 0.847 | |
| 托伐普坦15.0 mg/d组 | 21.0(16.0,31.0) | 20.0(16.5,29.0) | -0.650 | 0.510 | 111.0±54.9 | 121.4±61.6 | 4.700 | 0.812 | 30.0(21.0,50.0) | 34.0(19.8,51.5) | 1.472 | 0.142 | |
| t(Z)值 | 0.094a | 0.091a | 3.771 | 0.06 | 0.147a | 0.937a | |||||||
| P值 | 0.759 | 0.763 | 0.052 | 0.806 | 0.702 | 0.333 | |||||||
| 组别 | TBIL〔M(P25,P75),μmol/L〕 | DBIL〔M(P25,P75),μmol/L〕 | IBIL〔M(P25,P75),μmol/L〕 | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 9.8(7.5,13.4) | 9.8(7.6,14.2) | 1.477 | 0.236 | 3.1(2.3,4.0) | 3.0(2.2,4.6) | 0.678 | 0.547 | 7.0(5.1,9.9) | 6.4(4.9,9.1) | 2.611 | 0.080 | |
| 托伐普坦15.0 mg/d组 | 10.3(7.8,14.7) | 10.8(8.0,15.8) | 1.812 | 0.072 | 3.1(2.1,4.5) | 3.8(2.5,6.1) | 1.773 | 0.084 | 7.2(5.4,9.8) | 6.7(4.7,9.5) | -0.670 | 0.493 | |
| t(Z)值 | 0.547a | 1.171a | 0.150a | 4.819a | 0.047a | 0.035a | |||||||
| P值 | 0.459 | 0.279 | 0.699 | 0.058 | 0.829 | 0.852 | |||||||
表2 两组患者托伐普坦治疗前后实验室检查指标比较
Table 2 Comparison of laboratory indices before and after tolvaptan treatment in two groups
| 组别 | 例数 | BUN(mmol/L) | Cr(μmol/L) | eGFR〔ml·min-1(1.73 m2) -1〕 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 112 | 8.5±5.3 | 8.9±5.2 | 0.784 | 0.441 | 106.6±57.7 | 106.5±50.3 | 1.960 | 0.052 | 35.4±13.5 | 35.6±12.9 | 2.183 | 0.330 |
| 托伐普坦15.0 mg/d组 | 100 | 8.6±5.2 | 10.3±6.4 | 3.320 | 0.001 | 111.0±54.9 | 121.4±61.6 | 4.700 | <0.001 | 34.9±12.1 | 33.8±12.7 | -1.961 | 0.050 |
| t(Z)值 | 0.441 | 0.037 | 0.110 | 1.730 | 0.047 | 0.012 | |||||||
| P值 | 0.597 | 0.848 | 2.582 | 0.190 | 0.828 | 0.914 | |||||||
| 组别 | NT-proBNP〔M(P25,P75),ng/L〕 | cTnI〔M(P25,P75),μg/L〕 | 血钠(mmol/L) | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 1 082.0(396.7,2 832.0) | 890.3(321.6,1 764.0) | -1.759 | 0.081 | 0.01(0.01,0.04) | 0.01(0.01,0.04) | 1.273 | 0.206 | 132.2±5.8 | 137.6±4.3 | 7.947 | <0.001 | |
| 托伐普坦15.0 mg/d组 | 992.8(457.5,3 552.0) | 969.9(310.5,2 529.0) | -2.024 | 0.046 | 0.01(0.01,0.04) | 0.01(0.01,0.05) | 1.083 | <0.001 | 133.2±5.5 | 137.8±5.2 | 8.994 | <0.001 | |
| t(Z)值 | 0.906a | 2.391a | 0.314a | 0.950a | 2.912 | 0.269 | |||||||
| P值 | 0.341 | 0.122 | 0.576 | 0.330 | 0.090 | 0.605 | |||||||
| 组别 | 血钾(mmol/L) | 24 h尿量(ml) | ALT〔M(P25,P75),U/L〕 | ||||||||||
| 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | t配对值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 4.2±0.6 | 4.1±0.5 | -0.190 | 0.846 | 1 809.5±652.4 | 2 082.9±589.1 | 4.093 | <0.001 | 16.0(12.0,29.5) | 14.0(9.5,24.5) | -1.756 | 0.177 | |
| 托伐普坦15.0 mg/d组 | 4.1±0.6 | 4.1±0.5 | 0.390 | 0.715 | 1 621.7±555.4 | 2 034.6±665.8 | 6.852 | <0.001 | 17.0(11.0,25.0) | 14.0(8.0,22.2) | -1.413 | 0.162 | |
| t(Z)值 | 1.055 | 0.518 | 4.948 | 3.863 | 1.295a | 1.42a | |||||||
| P值 | 0.306 | 0.473 | 0.027 | 0.051 | 0.255 | 0.233 | |||||||
| 组别 | AST〔M(P25,P75),U/L〕 | AKP〔M(P25,P75),U/L〕 | γ-GT〔M(P25,P75),U/L〕 | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 16.0(12.0,29.5) | 14.0(9.5,24.5) | -1.417 | 0.251 | 73.0(57.0,91.0) | 72.0(59.0,92.5) | -0.266 | 0.807 | 28.0(22.0,41.0) | 30.0(19.0,47.0) | 0.210 | 0.847 | |
| 托伐普坦15.0 mg/d组 | 21.0(16.0,31.0) | 20.0(16.5,29.0) | -0.650 | 0.510 | 111.0±54.9 | 121.4±61.6 | 4.700 | 0.812 | 30.0(21.0,50.0) | 34.0(19.8,51.5) | 1.472 | 0.142 | |
| t(Z)值 | 0.094a | 0.091a | 3.771 | 0.06 | 0.147a | 0.937a | |||||||
| P值 | 0.759 | 0.763 | 0.052 | 0.806 | 0.702 | 0.333 | |||||||
| 组别 | TBIL〔M(P25,P75),μmol/L〕 | DBIL〔M(P25,P75),μmol/L〕 | IBIL〔M(P25,P75),μmol/L〕 | ||||||||||
| 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | 基线水平 | 治疗后 | Z值 | P值 | ||
| 托伐普坦7.5 mg/d组 | 9.8(7.5,13.4) | 9.8(7.6,14.2) | 1.477 | 0.236 | 3.1(2.3,4.0) | 3.0(2.2,4.6) | 0.678 | 0.547 | 7.0(5.1,9.9) | 6.4(4.9,9.1) | 2.611 | 0.080 | |
| 托伐普坦15.0 mg/d组 | 10.3(7.8,14.7) | 10.8(8.0,15.8) | 1.812 | 0.072 | 3.1(2.1,4.5) | 3.8(2.5,6.1) | 1.773 | 0.084 | 7.2(5.4,9.8) | 6.7(4.7,9.5) | -0.670 | 0.493 | |
| t(Z)值 | 0.547a | 1.171a | 0.150a | 4.819a | 0.047a | 0.035a | |||||||
| P值 | 0.459 | 0.279 | 0.699 | 0.058 | 0.829 | 0.852 | |||||||
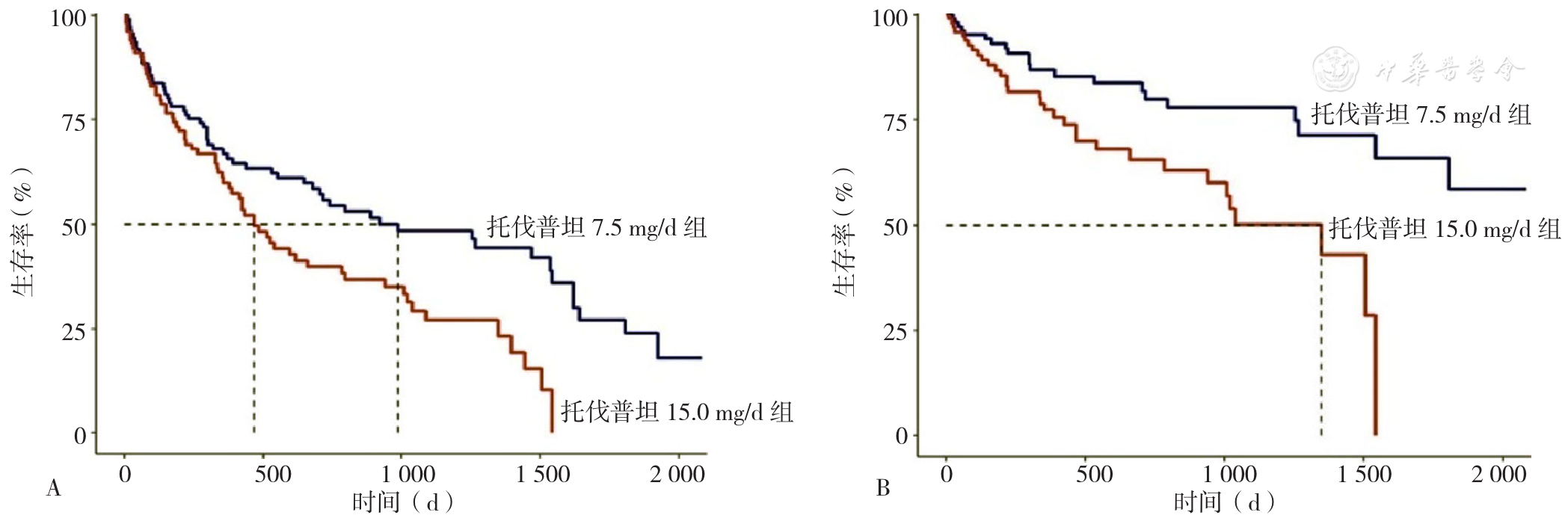
图1 两组患者全因死亡和心血管死亡的Kaplan-Meier生存曲线注:A为全因死亡,B为心血管死亡
Figure 1 Kaplan-Meier survival curves for all-cause death and cardiovascular death in two groups of patients
| 变量 | 单因素分析 | 多因素分析 | ||
|---|---|---|---|---|
| HR(95%CI) | P值 | HR(95%CI) | P值 | |
| 托伐普坦15.0 mg/d组 | 1.70(1.18,2.46) | 0.005 | 2.04(1.38,3.01) | 0.001 |
| 年龄 | 1.03(0.99,1.07) | 0.195 | 1.02(0.97,1.07) | 0.523 |
| NYHA(Ⅲ级) | 1.23(0.81,1.85) | 0.336 | 1.16(0.73,1.85) | 0.536 |
| NYHA(Ⅳ级) | 2.13(1.36,3.35) | 0.001 | 2.15(1.21,3.83) | 0.009 |
| CKD | 1.06(0.71,1.57) | 0.784 | 1.02(0.61,1.69) | 0.954 |
| β受体阻滞剂 | 0.92(0.63,1.33) | 0.644 | 0.89(0.6,1.31) | 0.562 |
| RAS抑制剂 | 0.64(0.43,0.93) | 0.021 | 0.72(0.48,1.07) | 0.105 |
| 口服呋塞米 | 1.91(1.05,3.48) | 0.034 | 2.27(1.08,4.76) | 0.030 |
| 螺内酯 | 1.19(0.68,2.07) | 0.552 | 1.72(0.93,3.19) | 0.086 |
| 呋塞米+螺内酯 | 1.82(1.11,3.00) | 0.018 | 2.05(1.15,3.66) | 0.015 |
| ALB | 0.94(0.9,0.98) | 0.002 | 0.95(0.90,1.00) | 0.035 |
| lgNTproBNP | 1.55(1.15,2.08) | 0.004 | 1.26(0.83,1.92) | 0.285 |
| eGFR | 0.87(0.85,1.08) | 0.348 | 0.99(0.97,1.02) | 0.564 |
表3 两种剂量托伐普坦与高龄老年HF患者全因死亡的Cox比例风险回归分析
Table 3 Cox risk regression analysis of two doses of tolvaptan and all-cause mortality in elderly patients with heart failure
| 变量 | 单因素分析 | 多因素分析 | ||
|---|---|---|---|---|
| HR(95%CI) | P值 | HR(95%CI) | P值 | |
| 托伐普坦15.0 mg/d组 | 1.70(1.18,2.46) | 0.005 | 2.04(1.38,3.01) | 0.001 |
| 年龄 | 1.03(0.99,1.07) | 0.195 | 1.02(0.97,1.07) | 0.523 |
| NYHA(Ⅲ级) | 1.23(0.81,1.85) | 0.336 | 1.16(0.73,1.85) | 0.536 |
| NYHA(Ⅳ级) | 2.13(1.36,3.35) | 0.001 | 2.15(1.21,3.83) | 0.009 |
| CKD | 1.06(0.71,1.57) | 0.784 | 1.02(0.61,1.69) | 0.954 |
| β受体阻滞剂 | 0.92(0.63,1.33) | 0.644 | 0.89(0.6,1.31) | 0.562 |
| RAS抑制剂 | 0.64(0.43,0.93) | 0.021 | 0.72(0.48,1.07) | 0.105 |
| 口服呋塞米 | 1.91(1.05,3.48) | 0.034 | 2.27(1.08,4.76) | 0.030 |
| 螺内酯 | 1.19(0.68,2.07) | 0.552 | 1.72(0.93,3.19) | 0.086 |
| 呋塞米+螺内酯 | 1.82(1.11,3.00) | 0.018 | 2.05(1.15,3.66) | 0.015 |
| ALB | 0.94(0.9,0.98) | 0.002 | 0.95(0.90,1.00) | 0.035 |
| lgNTproBNP | 1.55(1.15,2.08) | 0.004 | 1.26(0.83,1.92) | 0.285 |
| eGFR | 0.87(0.85,1.08) | 0.348 | 0.99(0.97,1.02) | 0.564 |
| 因变量 | 自变量 | 未调整模型 | 模型1 | 模型2 | 模型3 | ||||
|---|---|---|---|---|---|---|---|---|---|
| HR(95%CI) | P值 | HR(95%CI) | P值 | HR(95%CI) | P值 | HR(95%CI) | P值 | ||
| 全因死亡 | 托伐普坦7.5 mg/d组 | 1.00 | — | 1.00 | 1.00 | — | 1 | — | |
| 托伐普坦15.0 mg/d组 | 1.70(1.18,2.46) | 0.005 | 1.73(1.19,2.50) | 0.004 | 1.76(1.22,2.60) | 0.003 | 2.03(1.34,2.99) | 0.001 | |
| 心血管死亡 | 托伐普坦7.5 mg/d组 | 1.00 | — | 1.00 | 1.00 | — | 1 | — | |
| 托伐普坦15.0 mg/d组 | 2.48(1.40,4.39) | 0.002 | 2.50(1.41,4.45) | 0.002 | 2.75(1.52,4.96) | 0.001 | 2.51(1.40,4.50) | 0.002 | |
表4 两种剂量托伐普坦对全因死亡和心血管死亡事件影响的Cox比例风险回归模型
Table 4 Cox proportional risk regression models for the effect of two doses of tolvaptan on all-cause mortality and cardiovascular mortality
| 因变量 | 自变量 | 未调整模型 | 模型1 | 模型2 | 模型3 | ||||
|---|---|---|---|---|---|---|---|---|---|
| HR(95%CI) | P值 | HR(95%CI) | P值 | HR(95%CI) | P值 | HR(95%CI) | P值 | ||
| 全因死亡 | 托伐普坦7.5 mg/d组 | 1.00 | — | 1.00 | 1.00 | — | 1 | — | |
| 托伐普坦15.0 mg/d组 | 1.70(1.18,2.46) | 0.005 | 1.73(1.19,2.50) | 0.004 | 1.76(1.22,2.60) | 0.003 | 2.03(1.34,2.99) | 0.001 | |
| 心血管死亡 | 托伐普坦7.5 mg/d组 | 1.00 | — | 1.00 | 1.00 | — | 1 | — | |
| 托伐普坦15.0 mg/d组 | 2.48(1.40,4.39) | 0.002 | 2.50(1.41,4.45) | 0.002 | 2.75(1.52,4.96) | 0.001 | 2.51(1.40,4.50) | 0.002 | |
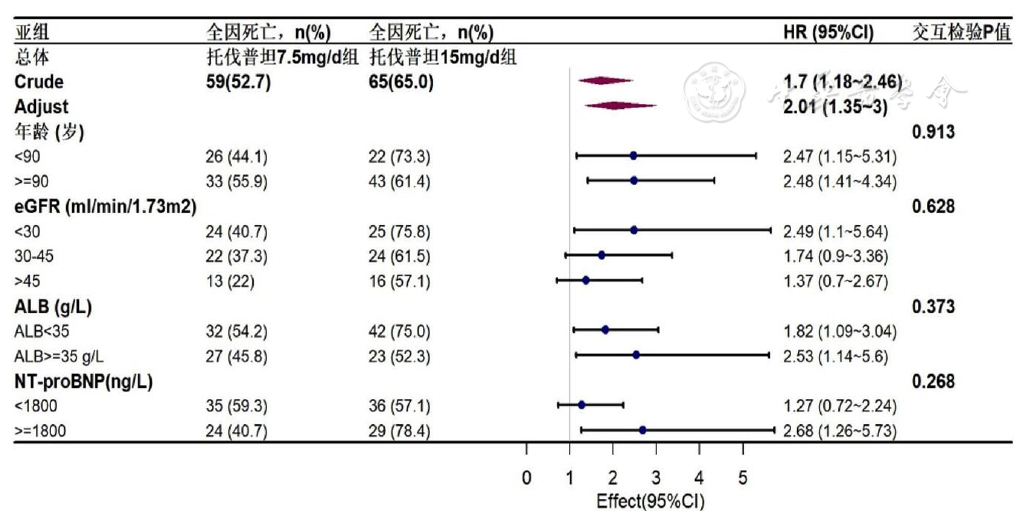
图2 两种剂量托伐普坦与全因死亡风险的Cox回归亚组分析
Figure 2 Subgroup analysis of the association between two doses of tolvaptan and the risk of all-cause mortality by Cox regression analysis
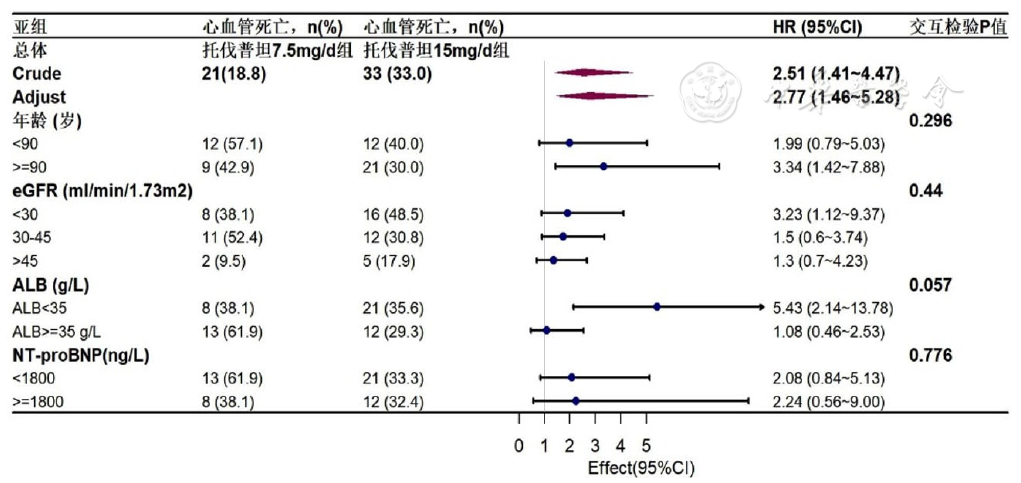
图3 两种剂量托伐普坦与心血管死亡风险的Cox回归亚组析
Figure 3 Subgroup analysis of the association between two doses of tolvaptan and the risk of cardiovascular death by Cox regression analysis
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
中国医师协会心力衰竭专业委员会,中华心力衰竭和心肌病杂志编辑委员会. 心力衰竭容量管理中国专家建议[J]. 中华心力衰竭和心肌病杂志(中英文),2018,2(1):8-16.
|
| [6] |
|
| [7] |
中华医学会心血管病学分会心力衰竭学组,中国医师协会心力衰竭专业委员会,中华心血管病杂志编辑委员会. 中国心力衰竭诊断和治疗指南2018 [J] . 中华心血管病杂志,2018,46(10):760-789. DOI:10.3760/cma.j.issn.0253-3758.2018.10.004.
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
徐先静,黄改荣,刘雪亚,等. 托伐普坦治疗75岁及以上难治性心力衰竭患者的临床疗效观察[J]. 中华老年医学杂志,2020,39(9):1038-1041.
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [1] | 张爱丽, 侯旗旗, 韩全乐, 张伯亨, 张佳伟, 曹宏霞, 张超, 陈朔华, 吴寿岭, 李康博. 中国北方人群心房颤动与新发慢性肾脏病发病风险的相关性研究[J]. 中国全科医学, 2023, 26(36): 4521-4526. |
| [2] | 薛崇祥, 鲁星妤, 刘哲宁, 董慧静, 郑玉敏, 崔慧娟. 动态监测肺癌患者基因变化规律及其预后意义[J]. 中国全科医学, 2023, 26(36): 4527-4534. |
| [3] | 张倩, 李沭, 李朋梅. 美国老年医学会老年人潜在不适当用药Beers标准2023版解读[J]. 中国全科医学, 2023, 26(35): 4372-4381. |
| [4] | 钟萍萍, 南亚昀, 彭琳琳, 周宇婷, 陈琼. 2003—2022年老年人多重用药文献计量学分析[J]. 中国全科医学, 2023, 26(35): 4404-4411. |
| [5] | 崔晓娜, 冯瑞霞, 韩雨澎, 周瑶瑶, 刘小军, 李建朝. 静脉-动脉体外膜肺氧合和主动脉内球囊反搏联合辅助顺序对急性心肌梗死合并心源性休克患者的临床效果比较研究[J]. 中国全科医学, 2023, 26(35): 4439-4445. |
| [6] | 谢雪梅, 高静, 柏丁兮, 卢贤英, 何佳丽, 李月. 老年人多重用药依从性现状及影响因素的Meta分析[J]. 中国全科医学, 2023, 26(35): 4394-4403. |
| [7] | 徐曼, 安卓玲, 张予辉, 马卓. 老年肿瘤患者潜在不适当用药的现状及应对策略[J]. 中国全科医学, 2023, 26(35): 4382-4387. |
| [8] | 王越, 陈晴, 刘鲁蓉. 中国老年人抑郁检出率及影响因素的Meta分析[J]. 中国全科医学, 2023, 26(34): 4329-4335. |
| [9] | 顾晗昕, 刘洋, 刘远立. 政策工具视角下社区老年人跌倒干预国际比较研究[J]. 中国全科医学, 2023, 26(34): 4231-4238. |
| [10] | 冯晓玉, 李婉玲, 吕思漫, 倪翠萍, 王浩成, 刘宇. 基于文献计量学的interRAI家庭护理评估工具国际研究现状及热点分析[J]. 中国全科医学, 2023, 26(34): 4351-4358. |
| [11] | 辛功恺, 丛欣, 袁磊, 程悦彤, 倪翠萍, 张巍巍, 張平平, 刘宇. 失智症老年人综合评估工具的研究进展[J]. 中国全科医学, 2023, 26(33): 4103-4109. |
| [12] | 彰金, 丁治国, 祁烁, 李颖, 李伟强, 张媛媛, 周通. 血清甲状腺激素水平与心力衰竭患者住院期间预后的相关性研究[J]. 中国全科医学, 2023, 26(33): 4125-4129. |
| [13] | 张思宇, 周郁秋, 杜晓慧, 王正君. 精神病未治期及其早期干预的研究进展[J]. 中国全科医学, 2023, 26(33): 4110-4117. |
| [14] | 余新艳, 赵珺, 赵晓晔, 姜清茹, 陈雅田, 王艳, 张海澄. 移动智慧医疗在基层老年慢性病患者心血管病防控中的应用研究[J]. 中国全科医学, 2023, 26(33): 4167-4172. |
| [15] | 蹇秋枫, 徐荣华, 姚倩, 周媛媛. 中国老年脑卒中患者认知障碍患病率和影响因素的Meta分析[J]. 中国全科医学, 2023, 26(32): 4070-4079. |
| 阅读次数 | ||||||
|
全文 |
|
|||||
|
摘要 |
|
|||||





